Chẩn đoán sảy thai liên tiếp cần đi theo một trình tự rõ ràng. Nếu không có hệ thống, rất dễ làm thiếu hoặc làm thừa xét nghiệm. Tiếp cận hiện đại bắt đầu từ mô thai, sau đó đến người mẹ, và cuối cùng là người bố. Cách làm này giúp tối đa hóa khả năng tìm nguyên nhân.
Vì sao cần một quy trình chẩn đoán rõ ràng?
Sảy thai liên tiếp có nhiều nguyên nhân khác nhau. Nếu tiếp cận ngẫu nhiên, kết quả dễ rời rạc. Một quy trình chuẩn giúp liên kết các dữ kiện. Nhờ đó, bác sĩ có thể đưa ra hướng xử trí phù hợp.
Nếu A là bất thường di truyền ở phôi, thì B không cần làm quá nhiều xét nghiệm miễn dịch. Vì B không liên quan, nên C là tránh can thiệp không cần thiết.
Bước 1: Phân tích mô thai – điểm khởi đầu quan trọng
Mô thai là nguồn thông tin trực tiếp về nguyên nhân. Nhiều trường hợp sảy thai do bất thường nhiễm sắc thể. Phân tích mô thai giúp xác định điều này.
Nếu phát hiện lệch bội, nguyên nhân thường do phôi. Khi đó, nguy cơ tái phát phụ thuộc tuổi mẹ. Ngược lại, nếu mô thai bình thường, cần tìm nguyên nhân khác.
Không phải lúc nào cũng có mô thai để xét nghiệm. Nhưng nếu có, nên ưu tiên làm sớm.
Khi nào cần xét nghiệm mô thai?
Nên làm khi sảy thai tái diễn nhiều lần. Đặc biệt nếu tuổi mẹ dưới 35 mà vẫn sảy thai liên tiếp. Điều này giúp loại trừ nguyên nhân di truyền.
Nếu đã xác định bất thường ở mô thai, có thể giảm bớt xét nghiệm khác. Điều này giúp tiết kiệm thời gian và chi phí.
Bước 2: Đánh giá người mẹ – trung tâm của quá trình chẩn đoán
Sau mô thai, bước tiếp theo là đánh giá người mẹ. Đây là nhóm nguyên nhân phổ biến và có thể can thiệp.
Đánh giá cần bao gồm giải phẫu, nội tiết, miễn dịch và tăng đông. Tuy nhiên, không phải tất cả đều cần làm ngay.
Đánh giá giải phẫu tử cung: luôn phải thực hiện
Tử cung bất thường có thể cản trở làm tổ. Siêu âm tử cung, đặc biệt là siêu âm 3D, là lựa chọn đầu tiên.
Các bất thường thường gặp gồm vách ngăn tử cung hoặc tử cung hai sừng. Nếu phát hiện, có thể can thiệp trước khi mang thai lại.
Đánh giá nội tiết: tập trung vào tuyến giáp
Rối loạn tuyến giáp ảnh hưởng rõ đến thai kỳ. Do đó, xét nghiệm TSH và kháng thể TPO là cần thiết.
Nếu phát hiện bất thường, điều chỉnh nội tiết có thể cải thiện kết quả. Các xét nghiệm nội tiết khác không cần làm thường quy.
Đánh giá tăng đông: vai trò của kháng phospholipid
Hội chứng kháng phospholipid là nguyên nhân đã được chứng minh. Xét nghiệm gồm lupus anticoagulant và anticardiolipin.
Nếu dương tính, điều trị có thể thay đổi tiên lượng. Do đó, đây là nhóm xét nghiệm quan trọng.
Ngược lại, thrombophilia di truyền không cần sàng lọc rộng rãi.
Đánh giá nhiễm trùng: chỉ khi có chỉ định
Nhiễm trùng ít khi là nguyên nhân chính. Tuy nhiên, cần nghĩ đến khi có dấu hiệu gợi ý.
Ví dụ sảy thai sớm kèm bất thường siêu âm. Khi đó, xét nghiệm CMV hoặc toxoplasma có thể cần thiết.
Không nên xét nghiệm diện rộng nếu không có dấu hiệu.
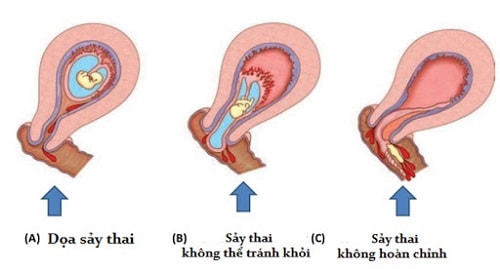
Đánh giá nội mạc tử cung: hướng tiếp cận mới
Nội mạc tử cung đóng vai trò chủ động. Nó không chỉ là nơi tiếp nhận phôi.
Một số trường hợp có phản ứng màng rụng bị đình trệ. Điều này làm nội mạc không đủ khả năng duy trì thai.
Hiện tại, các xét nghiệm đánh giá nội mạc chưa phổ biến. Nhưng đây là hướng phát triển trong tương lai.
Bước 3: Đánh giá người bố – không nên bỏ qua
Người bố thường bị bỏ qua trong chẩn đoán. Tuy nhiên, di truyền từ bố có thể ảnh hưởng đến phôi.
Xét nghiệm karyotype của bố được cân nhắc khi có nghi ngờ. Đặc biệt khi mô thai cho thấy bất thường.
Ngoài ra, chất lượng tinh trùng cũng có thể liên quan. Tuy nhiên, vai trò này chưa được xác định rõ ràng trong mọi trường hợp.
Khi nào cần xét nghiệm cho cả hai vợ chồng?
Nên thực hiện khi đã loại trừ nguyên nhân từ mẹ. Hoặc khi có tiền sử gia đình bất thường di truyền.
Nếu phát hiện bất thường, có thể cần tư vấn di truyền trước khi mang thai lại.
Phân tầng nguyên nhân sau khi hoàn tất chẩn đoán
Sau khi đánh giá đầy đủ, nguyên nhân thường được chia thành các nhóm. Bao gồm di truyền, giải phẫu, nội tiết và miễn dịch.
Tuy nhiên, khoảng 40–50% trường hợp vẫn không tìm được nguyên nhân. Đây là nhóm không giải thích được.
Điều này không có nghĩa là không có nguyên nhân. Mà là chưa có phương pháp phát hiện.
Nguyên tắc quan trọng trong quy trình chẩn đoán
Đi từ phôi đến mẹ rồi đến bố.
Nguyên tắc này giúp tránh bỏ sót nguyên nhân quan trọng. Đồng thời tránh làm xét nghiệm không cần thiết.
Nếu áp dụng đúng, quy trình sẽ logic và hiệu quả hơn.
Sai lầm thường gặp khi chẩn đoán sảy thai liên tiếp
Làm quá nhiều xét nghiệm ngay từ đầu. Điều này dễ gây nhiễu kết quả.
Bỏ qua mô thai khi có thể xét nghiệm. Đây là mất một nguồn thông tin quan trọng.
Chỉ tập trung vào mẹ mà bỏ qua yếu tố từ bố. Điều này làm chẩn đoán không đầy đủ.
Kết luận
Quy trình chẩn đoán sảy thai liên tiếp cần tiếp cận theo trình tự rõ ràng. Bắt đầu từ mô thai, sau đó đánh giá người mẹ, và cuối cùng là người bố. Mỗi bước có vai trò riêng và giúp định hướng bước tiếp theo. Không phải tất cả xét nghiệm đều cần làm cùng lúc. Mục tiêu là xác định nguyên nhân có thể can thiệp và tối ưu cơ hội mang thai thành công.
FAQ
- Vì sao cần xét nghiệm mô thai trước?
Vì mô thai giúp xác định nguyên nhân trực tiếp từ phôi. - Có cần làm tất cả xét nghiệm ngay không?
Không, cần làm theo từng bước để tránh nhiễu kết quả. - Người bố có cần xét nghiệm không?
Có, đặc biệt khi nghi ngờ nguyên nhân di truyền. - Nếu không tìm được nguyên nhân thì sao?
Vẫn có thể mang thai lại với tiên lượng tốt trong nhiều trường hợp. - Quy trình này giúp ích gì?
Giúp chẩn đoán chính xác và tránh điều trị không cần thiết.
Tìm hiểu thêm tại đây
Ấn vào link để nhận bản thảo quyển sách “Thai kỳ khoẻ mạnh” dài hơn 200 trang do bác sỹ Tú biên soạn ngay các mẹ nhé