Khi mang thai, một kết quả đường huyết cao có thể khiến mẹ bầu rất lo lắng. Nhiều mẹ không biết đây là đái tháo đường thai kỳ hay bệnh đã có từ trước. Hai tình trạng này đều cần theo dõi nghiêm túc, nhưng không giống nhau. Khác biệt nằm ở thời điểm xuất hiện, nguy cơ cho thai nhi, cách xét nghiệm, kế hoạch theo dõi và chăm sóc sau sinh. Bài viết dưới đây của Dr Tú Y học bào thai giúp mẹ bầu hiểu rõ để đi khám đúng lúc và kiểm soát đường huyết đúng cách.
Đái tháo đường trong thai kỳ gồm những nhóm nào?
Đái tháo đường trong thai kỳ không chỉ có một loại. Về thực hành, bác sĩ thường phân biệt hai nhóm chính.
Nhóm thứ nhất là đái tháo đường thai kỳ. Đây là tình trạng tăng đường huyết được phát hiện trong thai kỳ, thường ở nửa sau thai kỳ. Bệnh liên quan nhiều đến tình trạng kháng insulin do hormone nhau thai.
Nhóm thứ hai là đái tháo đường có sẵn trước khi mang thai. Bệnh có thể là type 1 hoặc type 2. Một số mẹ đã biết bệnh trước khi có thai, nhưng một số mẹ chỉ phát hiện khi xét nghiệm đầu thai kỳ.
Việc phân biệt đúng rất quan trọng. Cùng là tăng đường huyết, nhưng tăng từ trước thụ thai khác với tăng sau tuần 24. Nguy cơ cho em bé và kế hoạch theo dõi cũng khác.
Đái tháo đường thai kỳ là gì?
Đái tháo đường thai kỳ là bệnh phát triển trong thai kỳ. Bệnh thường xuất hiện ở tam cá nguyệt thứ hai hoặc thứ ba. Mốc tầm soát thường là 24–28 tuần.
Nguyên nhân chính là tình trạng kháng insulin tăng lên khi thai lớn. Nhau thai tiết ra nhiều hormone. Các hormone này làm insulin hoạt động kém hiệu quả hơn.
Khi tuyến tụy của mẹ không tiết đủ insulin để bù lại, đường huyết tăng. Nếu kết quả xét nghiệm đạt ngưỡng chẩn đoán, mẹ được xác định mắc đái tháo đường thai kỳ.
Đái tháo đường trước khi mang thai là gì?
Đái tháo đường trước khi mang thai là bệnh đã có trước khi mẹ thụ thai. Bệnh có thể là đái đường type 1 hoặc type 2. Đây là bệnh lý mạn tính, không tự hết sau sinh.
Một số mẹ đã được chẩn đoán từ trước. Ví dụ đang dùng insulin, metformin hoặc thuốc điều trị đường huyết. Một số mẹ chưa biết bệnh cho đến khi khám thai lần đầu.
Nếu đường huyết cao ngay trong 3 tháng đầu, bác sĩ cần nghĩ đến bệnh đã có sẵn. Không nên mặc định đó là đái tháo đường thai kỳ thông thường.
NICE có hướng dẫn riêng cho phụ nữ có bệnh trước khi mang thai, từ giai đoạn chuẩn bị có thai đến sau sinh. Điều này cho thấy nhóm bệnh này cần quản lý khác với đái tháo đường thai kỳ phát hiện muộn.
Khác biệt 1: Thời điểm phát hiện bệnh
Đái tháo đường thai kỳ thường được phát hiện ở tuần 24–28. Đây là thời điểm nhau thai làm tăng kháng insulin rõ hơn. Vì vậy, đường huyết dễ tăng ở giai đoạn này.
Đái tháo đường trước khi mang thai có thể được phát hiện rất sớm. Một kết quả đường huyết cao ở tuần 8 hoặc tuần 10 cần được đánh giá khác. Bác sĩ phải xem có phải bệnh đã tồn tại trước thai kỳ không.
ACOG nêu rằng nếu mẹ không có yếu tố nguy cơ, hoặc xét nghiệm sớm không phát hiện bệnh, đường huyết thường được kiểm tra ở tuần 24–28. Nếu mẹ có nguy cơ, bác sĩ có thể xét nghiệm sớm hơn.
Vì vậy, tuổi thai lúc phát hiện tăng đường huyết là thông tin rất quan trọng. Mẹ nên ghi rõ tuần thai khi đi khám lại.
Khác biệt 2: Nguy cơ dị tật bẩm sinh
Đây là khác biệt rất quan trọng. Tiểu đường trước khi mang thai có thể ảnh hưởng từ rất sớm. Nếu đường huyết cao trong giai đoạn tạo cơ quan, nguy cơ dị tật bẩm sinh có thể tăng.
Giai đoạn tạo cơ quan diễn ra chủ yếu trong 3 tháng đầu. Tim, não, cột sống và nhiều cơ quan quan trọng hình thành ở giai đoạn này. Vì vậy, kiểm soát đường huyết trước khi có thai rất cần thiết.
Đái tháo đường thai kỳ thường xuất hiện muộn hơn. Do đó, bệnh ít liên quan đến dị tật bẩm sinh hơn so với đái tháo đường có sẵn từ trước. Tuy nhiên, bệnh vẫn có thể gây nhiều biến chứng nếu kiểm soát kém.
Các nguy cơ thường gặp trong thai kỳ là thai to, đa ối, sinh khó, sinh mổ và hạ đường huyết sơ sinh. RCOG cũng lưu ý đường huyết cao có thể làm thai phát triển quá lớn và tăng nguy cơ biến chứng khi sinh.
Khác biệt 3: Khả năng trở về bình thường sau sinh
Đái tháo đường thai kỳ thường cải thiện sau sinh. Lý do là nhau thai đã được sổ ra. Các hormone gây kháng insulin giảm nhanh.
Tuy nhiên, cải thiện sau sinh không có nghĩa là hết nguy cơ. Mẹ từng bị tiểu thai kỳ có nguy cơ cao hơn mắc đái tháo đường type 2 trong tương lai. Mẹ cũng dễ tái phát ở lần mang thai sau.
Đái tháo đường trước khi mang thai không tự hết sau sinh. Đây là bệnh mạn tính. Mẹ cần tiếp tục theo dõi và điều trị lâu dài với bác sĩ chuyên khoa.
Khác biệt 4: Cách xét nghiệm và chẩn đoán
Với đái tháo đường trước khi mang thai, bác sĩ thường kiểm tra sớm nếu mẹ có nguy cơ. Xét nghiệm có thể gồm đường huyết lúc đói, HbA1c hoặc các xét nghiệm xác nhận khác. Mục tiêu là phát hiện bệnh có sẵn.
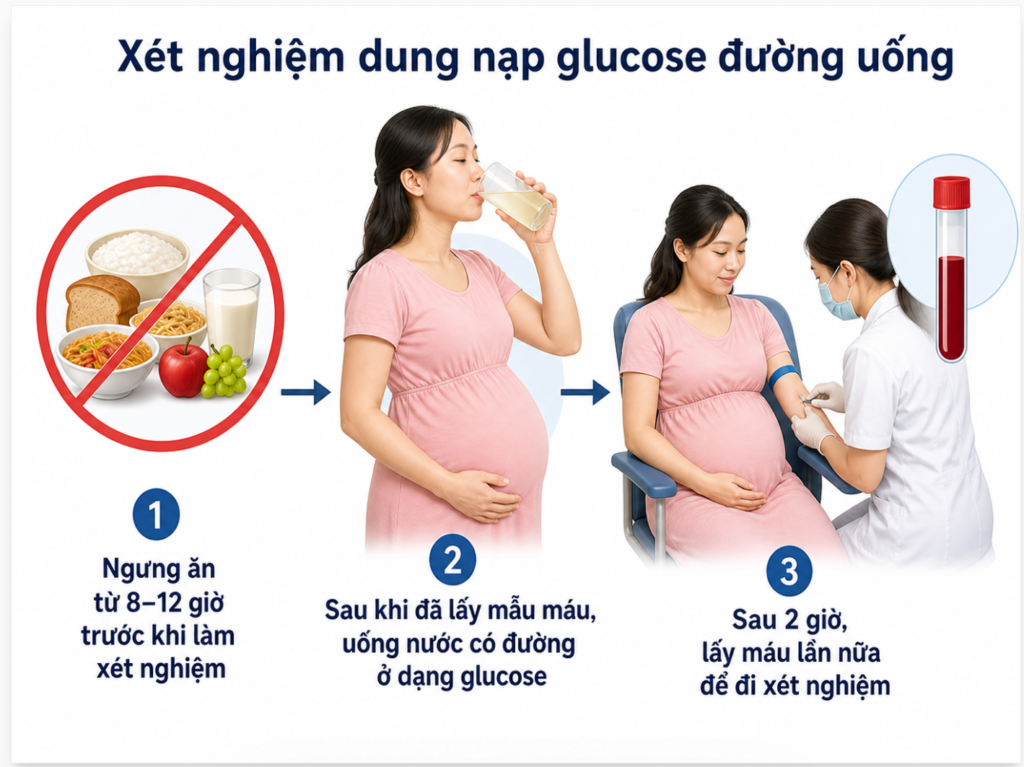
Với đái tháo đường thai kỳ, mẹ thường được tầm soát ở tuần 24–28. ACOG ủng hộ cách tiếp cận hai bước tại nhiều cơ sở. Bước đầu là uống 50 g glucose và đo đường huyết sau 1 giờ. Nếu dương tính, mẹ làm nghiệm pháp dung nạp glucose 100 g trong 3 giờ.
Một số nơi dùng nghiệm pháp 75 g trong 2 giờ. Mẹ cần nhịn đói và lấy máu theo các mốc thời gian. Tiêu chuẩn chẩn đoán có thể khác nhau giữa các hệ thống.
Điều quan trọng là mẹ không nên tự đọc kết quả theo bảng trên mạng. Cần biết xét nghiệm đang dùng là sàng lọc hay chẩn đoán. Cần biết ngưỡng của cơ sở đang áp dụng.
Khác biệt 5: Cách theo dõi thai nhi
Với tiểu đường trước khi mang thai, thai kỳ thường cần theo dõi sát từ sớm. Bác sĩ có thể chú ý nhiều hơn đến hình thái thai, tim thai, tăng trưởng thai và các biến chứng của mẹ.
Lý do là đường huyết cao có thể có từ trước khi mẹ biết mình mang thai. Nếu kiểm soát chưa tốt, thai có thể chịu ảnh hưởng sớm hơn.
Với tiểu đường thai kỳ, theo dõi thường tập trung vào nửa sau thai kỳ. Bác sĩ sẽ đánh giá tăng trưởng thai, nước ối và dấu hiệu thai to. Lịch theo dõi phụ thuộc mức kiểm soát đường huyết.
Nếu mẹ cần insulin hoặc đường huyết khó kiểm soát, lịch khám có thể dày hơn. Nếu đường huyết ổn bằng ăn uống và vận động, kế hoạch theo dõi có thể nhẹ hơn.
Khác biệt 6: Cách điều trị
Cả hai nhóm đều cần kiểm soát đường huyết. Nền tảng vẫn là chế độ ăn phù hợp, vận động an toàn và theo dõi đường huyết. Tuy nhiên, mức độ điều trị có thể khác.
Với đái tháo đường trước khi mang thai, mẹ thường cần phối hợp bác sĩ sản khoa và bác sĩ nội tiết. Một số thuốc cần điều chỉnh khi có thai. Insulin có thể được dùng trong nhiều trường hợp.
Với đái tháo đường thai kỳ, nhiều mẹ kiểm soát được bằng ăn uống và vận động. Nếu đường huyết vẫn cao, bác sĩ có thể chỉ định thuốc hoặc insulin.
RCOG nêu mẹ mắc đái tháo đường thai kỳ sẽ được hướng dẫn theo dõi glucose máu, chế độ ăn, vận động và cân nặng. Một số trường hợp có thể cần thuốc viên hoặc insulin.
Bảng phân biệt nhanh đái tháo đường thai kỳ và đái tháo đường trước mang thai
| Tiêu chí | Đái tháo đường thai kỳ | Đái tháo đường trước mang thai |
|---|---|---|
| Thời điểm xuất hiện | Thường nửa sau thai kỳ | Có trước khi thụ thai |
| Thời điểm phát hiện | Hay gặp tuần 24–28 | Có thể phát hiện từ đầu thai kỳ |
| Cơ chế thường gặp | Kháng insulin do thai kỳ | Type 1, type 2 hoặc rối loạn chuyển hóa có sẵn |
| Nguy cơ dị tật bẩm sinh | Thường thấp hơn nếu xuất hiện muộn | Cao hơn nếu đường huyết cao đầu thai kỳ |
| Nguy cơ thai to | Có | Có |
| Sau sinh | Thường cải thiện | Vẫn cần điều trị lâu dài |
| Lần mang thai sau | Nguy cơ tái phát cao hơn | Cần tư vấn trước thụ thai |
Mẹ bầu cần làm gì nếu đường huyết cao ở đầu thai kỳ?
Mẹ không nên vội kết luận. Đường huyết cao ở đầu thai kỳ cần được đánh giá như khả năng bệnh có sẵn. Bác sĩ sẽ xem mức đường huyết, HbA1c, tiền sử và yếu tố nguy cơ.
Mẹ cần mang theo toàn bộ kết quả xét nghiệm. Nếu đã từng kiểm tra đường huyết trước khi mang thai, nên mang kết quả cũ. Thông tin này giúp phân biệt bệnh mới xuất hiện hay đã có từ trước.
Mẹ cũng nên báo bác sĩ nếu từng sinh con to, từng bị đái đường thai kỳ hoặc có người thân mắc đái tháo đường. Đây là những dữ kiện quan trọng.
Không nên tự giảm ăn quá mức. Cách làm này có thể khiến mẹ mệt và khó theo dõi chính xác. Mẹ cần kế hoạch ăn uống có kiểm soát, không phải nhịn ăn.
Mẹ bầu cần làm gì nếu được chẩn đoán đái tháo đường thai kỳ?
Mẹ cần học cách theo dõi đường huyết tại nhà nếu bác sĩ chỉ định. Nhật ký đường huyết nên ghi rõ giờ ăn, món ăn, giờ đo và chỉ số. Đây là dữ liệu giúp điều chỉnh điều trị.
Mẹ nên kiểm soát carbohydrate trong bữa ăn. Không nên bỏ hoàn toàn tinh bột. Cần chọn loại tinh bột phù hợp, chia đều trong ngày và kết hợp với đạm, rau, chất béo tốt.
Vận động sau ăn có thể giúp giảm đường huyết. Đi bộ nhẹ sau bữa ăn thường là lựa chọn dễ thực hiện. Nếu có dọa sinh non, ra máu hoặc bệnh lý sản khoa khác, mẹ cần hỏi bác sĩ trước.
Mẹ nên tái khám đúng hẹn. Tại phòng khám Dr Tú y học bào thai, mẹ bầu có thể được đánh giá tăng trưởng thai, nước ối và các dấu hiệu liên quan đến thai to. Việc theo dõi thai cần đi cùng kiểm soát đường huyết.
Sau sinh cần theo dõi thế nào?
Mẹ bị đái tháo đường thai kỳ cần kiểm tra lại đường huyết sau sinh. ACOG khuyến cáo đánh giá sau sinh trong khoảng 4–12 tuần. Mục tiêu là phát hiện rối loạn đường huyết còn tồn tại.
Nếu kết quả bình thường, mẹ vẫn nên kiểm tra định kỳ về sau. Nguy cơ đái tháo đường type 2 vẫn cao hơn người chưa từng mắc đái tháo đường thai kỳ.
Với mẹ có đái tháo đường trước khi mang thai, việc điều trị cần tiếp tục sau sinh. Liều thuốc có thể thay đổi sau khi sinh và khi cho con bú. Mẹ nên được theo dõi bởi bác sĩ nội tiết.
Nếu dự định có thai lần nữa, mẹ nên khám trước thụ thai. Kiểm soát đường huyết tốt trước khi có thai giúp giảm nguy cơ cho em bé.
Những điều mẹ bầu nên tránh
Không nên gọi mọi trường hợp đường huyết cao là đái tháo đường thai kỳ. Tuổi thai lúc phát hiện rất quan trọng. Đường huyết cao tuần 8 và tuần 28 có ý nghĩa khác nhau.
Không nên chỉ nhìn đường huyết mà bỏ qua thai nhi. Mẹ cần siêu âm theo dõi tăng trưởng thai, nước ối và nguy cơ thai to. Kiểm soát đường huyết và theo dõi thai phải đi cùng nhau.
Không nên tự dừng thuốc đang dùng khi biết có thai. Một số thuốc cần thay đổi, nhưng phải do bác sĩ quyết định. Tự dừng thuốc có thể làm đường huyết tăng cao.
Không nên bỏ qua kiểm tra sau sinh. Đường huyết có thể bình thường lại, nhưng nguy cơ lâu dài vẫn còn. Đây là thời điểm quan trọng để phòng bệnh cho tương lai.
Kết luận và khuyến nghị đi khám khi cần
Đái tháo đường thai kỳ khác với đái tháo đường trước khi mang thai. Đái tháo đường thai kỳ thường xuất hiện ở nửa sau thai kỳ. Đái tháo đường trước khi mang thai đã có từ trước khi mẹ thụ thai.
Hai tình trạng này khác nhau về nguy cơ dị tật, nguy cơ thai to, kế hoạch xét nghiệm, theo dõi thai và chăm sóc sau sinh. Phân biệt đúng giúp bác sĩ đưa ra kế hoạch an toàn hơn cho mẹ và bé.
Với hơn 20 năm làm việc trong lĩnh vực sản phụ khoa và y học bào thai. Điều quan trọng nhất mà Ths. Bs Nguyễn Ngọc Tú luôn theo đuổi là giúp thai phụ hiểu đúng bản chất sàng lọc, bám sát mốc thời gian của thai kỳ, và đi từng bước chắc chắn.
Các mẹ tìm hiểu thêm tại đây
Ấn vào link để nhận bản thảo quyển sách “Thai kỳ khoẻ mạnh” dài hơn 200 trang do bác sỹ Tú biên soạn ngay các mẹ nhé
FAQ: Đái tháo đường thai kỳ khác gì với đái tháo đường trước khi mang thai?
GDM là tình trạng thường gặp và có thể quản lý tốt nếu phát hiện, theo dõi và điều trị đúng. Thai phụ không nên tự kết luận từ một chỉ số riêng lẻ mà cần trao đổi với bác sĩ để được hướng dẫn phù hợp.



