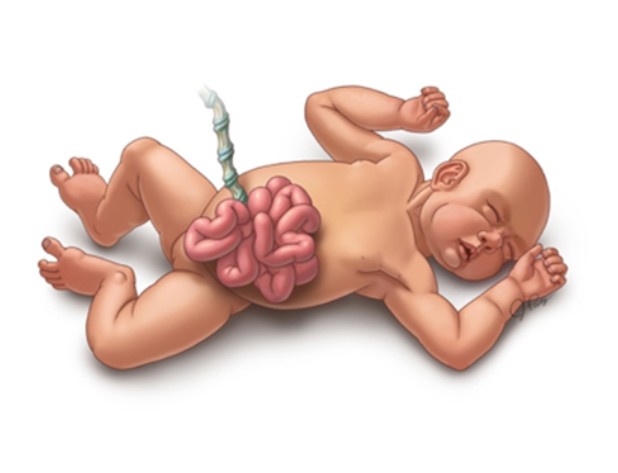
Khe Hở thành bụng bẩm sinh (gastroschisis) là một dạng dị tật hiếm gặp, khi thành bụng của thai nhi không khép kín hoàn toàn, tạo ra một lỗ hở cạnh rốn khiến ruột và đôi khi cả dạ dày, gan lộ ra ngoài, trôi tự do trong nước ối mà không có màng bao che. Tình trạng này có thể được phát hiện sớm qua siêu âm thai và cần được quản lý đúng cách để đảm bảo an toàn cho cả mẹ và bé.
Khe hở thành bụng bẩm sinh là gì?
Là dị tật thành bụng bẩm sinh, thường nằm ở bên phải rốn.
Khác với thoát vị rốn – nơi các tạng thoát vị được bao bọc bởi màng, ở hở thành bụng bẩm sinh, các cơ quan lộ ra ngoài trực tiếp.
Tỉ lệ mắc khoảng 2–4 ca/10.000 ca sinh.
Thường gặp ở thai đơn và ở mẹ bầu dưới 20 tuổi.
Nguyên nhân gây khe hở thành bụng bẩm sinh
Hiện chưa có nguyên nhân duy nhất được xác định, nhưng nhiều nghiên cứu chỉ ra một số yếu tố nguy cơ:
1. Bất thường trong phát triển phôi thai
Lỗi trong quá trình khép kín thành bụng ở tuần 4–6 của thai kỳ.
Có thể liên quan đến tổn thương động mạch rốn phải hoặc khiếm khuyết phát triển lớp trung bì.
2. Yếu tố môi trường
Tiếp xúc với thuốc trừ sâu, hóa chất độc hại, đặc biệt trong giai đoạn đầu mang thai.
Khu vực nông nghiệp có nguy cơ cao hơn.
3. Thói quen sinh hoạt của mẹ bầu
Hút thuốc lá, uống rượu, sử dụng chất kích thích.
Chế độ ăn thiếu dinh dưỡng và vi chất cần thiết.
4. Đặc điểm cơ thể mẹ
Tuổi < 20.
BMI thấp.
Tiền sử nhiễm trùng đường tiết niệu – sinh dục trong thai kỳ.
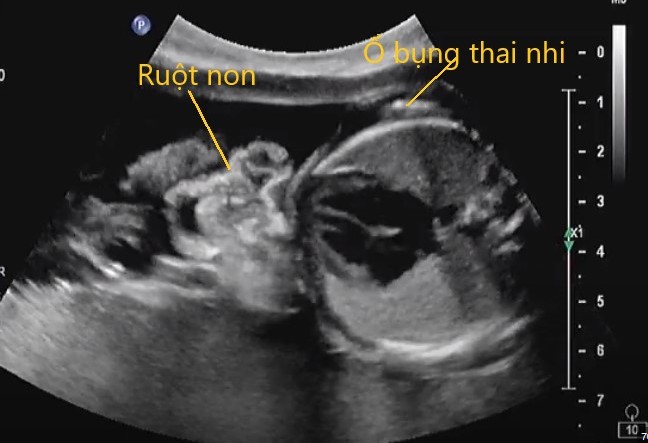
Dấu hiệu và chẩn đoán
Siêu âm thai là phương pháp chính:
- Lỗ hở nhỏ (2–5 cm) cạnh rốn, ruột hoặc dạ dày trôi tự do trong nước ối.
- Dây rốn bám bình thường, không chui vào khe hở.
- Có thể kèm giãn hoặc dày thành ruột.
- Xét nghiệm máu mẹ: alpha-fetoprotein (MSAFP) thường tăng cao.
Biến chứng của khe hở thành bụng bẩm sinh
- Viêm và phù nề ruột do tiếp xúc lâu với nước ối.
- Tắc ruột, xoắn ruột, hoại tử.
- Thai chậm tăng trưởng (30–60%).
- Nguy cơ sinh non (30–50%).
- Tử vong chu sinh (3–6%).
Quản lý thai kỳ
- Hội chẩn đa chuyên khoa: sản khoa, y học bào thai, ngoại nhi, hồi sức sơ sinh.
- Theo dõi tăng trưởng và lượng nước ối mỗi 3–4 tuần từ tuần 24.
- Giám sát tình trạng ruột qua siêu âm định kỳ.
- Sinh ở tuần 38 nếu tình trạng ổn định.
- Mổ lấy thai chỉ khi có lý do sản khoa hoặc gan thoát vị.
- Nên sinh tại bệnh viện có khả năng phẫu thuật sơ sinh ngay sau sinh.
Tiên lượng
Trường hợp đơn thuần: tỷ lệ sống > 90% ở các trung tâm ngoại nhi hiện đại.
Hầu hết trẻ phát triển trí tuệ bình thường, nhưng có thể gặp vấn đề tiêu hóa hoặc sẹo thành bụng.
Trường hợp phức tạp (tắc ruột, hoại tử): hồi phục lâu hơn, nguy cơ biến chứng cao hơn.
Kết luận
Khe hở thành bụng bẩm sinh là dị tật hiếm nhưng có thể phát hiện sớm qua siêu âm. Việc quản lý thai kỳ tại cơ sở y tế chuyên khoa và chuẩn bị kế hoạch sinh phù hợp sẽ giúp tăng tỷ lệ sống và cải thiện chất lượng cuộc sống cho trẻ.
Tham khảo thêm bài viết tại đây
Ấn vào link để nhận bản thảo quyển sách “Thai kỳ khoẻ manh” dài hơn 200 trang do bác sỹ Tú biên soạn ngay các mẹ nhé