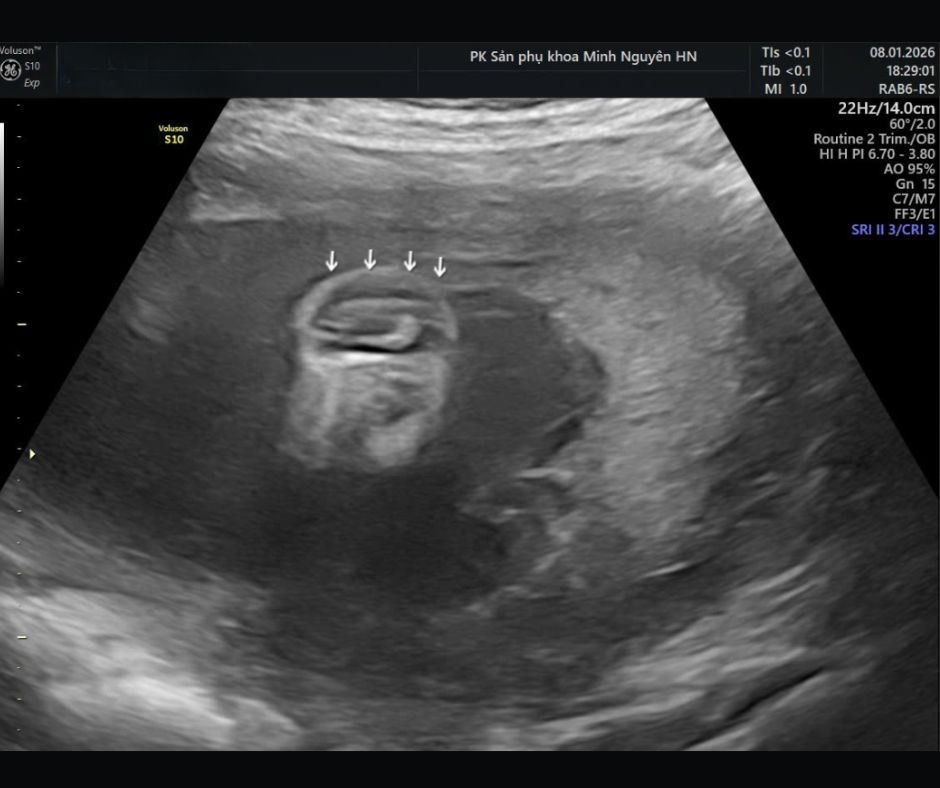
Dị tật ống thần kinh: siêu âm nghi ngờ, xét nghiệm AFP và cách theo dõi đúng mốc thai kỳ
Chị H. mang thai 19 tuần, đến phòng khám Dr Tú y học bào thai với một tập hồ sơ khá dày. Trong đó có giấy siêu âm hình thái, phiếu xét nghiệm máu và usb chứa video siêu âm. Dòng kết luận khiến chị mất ngủ là nghi ngờ dị tật ống thần kinh, chẻ đôi đốt sống thể hở.
Điều chị sợ nhất là con bị bất thường về phát triển trí tuệ và liệt hai chân không đi lại được. Điều khiến chị bế tắc là đọc trên mạng mỗi nơi nói một kiểu. Các thông tin không hệ thống càng làm chị rối bời.
Trong thực hành y học bào thai, trước khi đưa ra kết luận chẩn đoán; bác sĩ cần đọc lại toàn bộ hồ sơ theo đúng tuổi thai, rà lại các mặt cắt não và cột sống, sau đó xác định phương hướng xử trí tiếp theo.
Dị tật ống thần kinh là gì và xảy ra khi nào?
Dị tật ống thần kinh là nhóm bất thường xảy ra khi ống thần kinh của phôi không đóng kín hoàn toàn trong giai đoạn rất sớm. Ống thần kinh hình thành và đóng lại vào khoảng tuần thứ 4 của thai kỳ, khi nhiều mẹ còn chưa biết mình có thai.
Khi quá trình đóng không hoàn chỉnh, hậu quả có thể liên quan đến sọ não, não và cột sống. Trong thực hành tiền sản, ba dạng thường gặp nhất là:
- Vô sọ hoặc thiểu sản sọ
- Chẻ đôi đốt sống thể hở
- Thoát vị não
Trong đó, chẻ đôi đốt sống thể hở là thể thường được phát hiện ở quý II.
Vì sao siêu âm nghi ngờ dị tật ống thần kinh nhưng chưa phải là chẩn đoán?
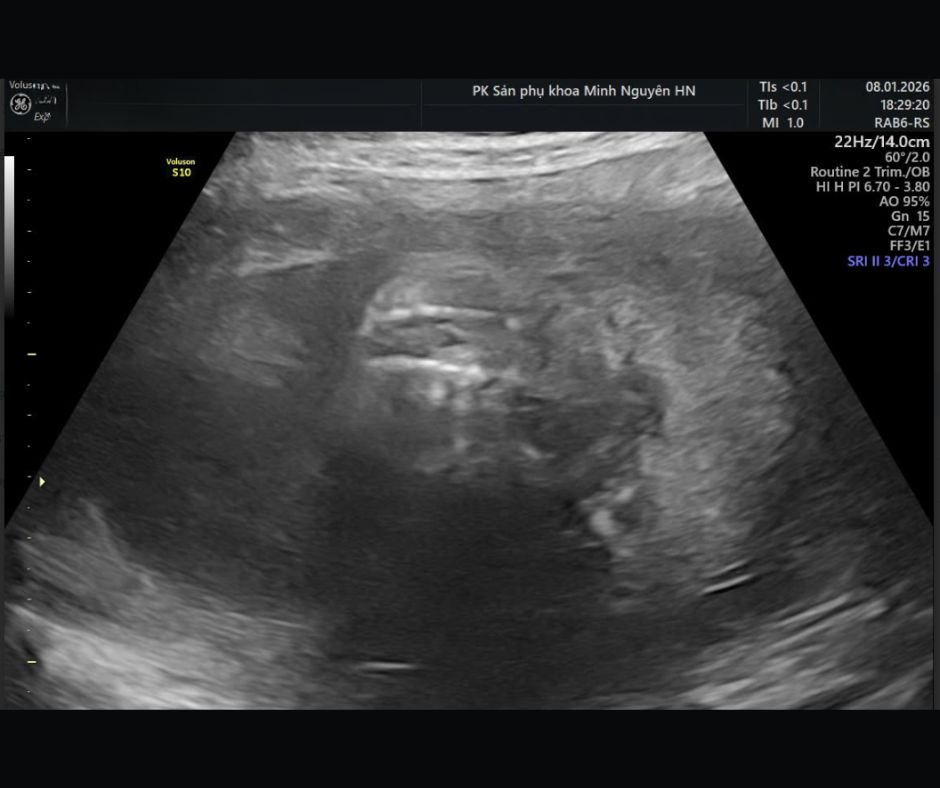
Siêu âm quý II có độ nhạy rất cao trong phát hiện dị tật ống thần kinh dạng hở. Tuy nhiên, từ nghi ngờ đến chẩn đoán xác định vẫn cần quy trình rõ ràng.
Có năm nhóm lý do khiến kết luận ban đầu có thể là nghi ngờ:
Thứ nhất là thời điểm. Một số dấu hiệu rõ nhất ở 18–22 tuần.
Thứ hai là tư thế thai và góc khảo sát. Cột sống cần được nhìn đủ mặt cắt dọc, ngang và coronal.
Thứ ba là chất lượng hình ảnh. Thành bụng dày hoặc sẹo mổ cũ làm giảm độ phân giải.
Thứ tư là khác biệt giữa tổn thương hở và tổn thương có da che phủ. Thể kín khó phát hiện hơn.
Thứ năm là các dấu hiệu gián tiếp ở sọ não cần được phân tích đúng cơ chế.
Vì vậy, một kết luận nghi ngờ cần được đánh giá lại có hệ thống trước khi đưa ra bất kỳ tiên lượng nào.
Vì sao bác sĩ nghi ở lưng lại phải nhìn lên não?
Với nứt đốt sống dạng hở, dịch não tủy có thể rò ra buồng ối. Khi lượng dịch trong hộp sọ giảm, áp lực nội sọ thay đổi.
Sự thay đổi áp lực này kéo tụt phần não sau xuống thấp. Đây là cơ chế của dị dạng Chiari II. Trên siêu âm, tiểu não có thể bị ép cong và nhìn giống hình quả chuối. Đó là dấu banana sign.
Cùng lúc, xương trán hai bên có thể bị lõm vào, tạo hình giống quả chanh. Đó là lemon sign.
Ngoài ra, sự cản trở lưu thông dịch não tủy có thể gây giãn não thất. Vì vậy khi thấy dấu hiệu ở sọ não, bác sĩ sẽ rà soát cực kỳ kỹ toàn bộ cột sống để tìm vị trí tổn thương.
Xét nghiệm AFP có vai trò gì khi nghi dị tật ống thần kinh?
AFP là một loại protein do gan thai nhi sản xuất. Bình thường, một lượng nhỏ AFP đi qua nhau thai vào máu mẹ.
Nếu thai có dị tật ống thần kinh thể hở, AFP có thể rò nhiều vào nước ối rồi thấm sang máu mẹ. Khi đó, xét nghiệm máu mẹ ở tuần 15–20 có thể cho kết quả AFP tăng.
Gia đình cần hiểu ba điểm quan trọng:
AFP là xét nghiệm sàng lọc, không phải chẩn đoán.
AFP phụ thuộc chặt vào tuổi thai. Tính sai tuổi thai có thể làm kết quả bị hiểu nhầm.
AFP cao không đồng nghĩa chắc chắn dị tật. Thai đôi hoặc một số tình huống khác cũng có thể làm AFP tăng.
Ngược lại, với dị tật ống thần kinh thể kín, AFP có thể vẫn trong giới hạn bình thường. Vì vậy AFP là một mảnh ghép hỗ trợ, không thay thế siêu âm hình thái.
Khi nào cần chọc ối hoặc MRI thai nhi?
Nếu siêu âm xác định dị tật ống thần kinh, bác sĩ sẽ cân nhắc hai vấn đề.
Một là có cần loại trừ bất thường nhiễm sắc thể đi kèm hay không. Khi đó chọc ối có vai trò xét nghiệm di truyền.
Hai là trong trường hợp hình ảnh chưa đủ rõ, MRI thai nhi có thể giúp đánh giá chính xác hơn mức độ tổn thương tủy sống và cấu trúc não sau.
Nước ối còn có thể được xét nghiệm thêm chỉ điểm đặc hiệu giúp xác định tổn thương dạng hở trong những tình huống khó.
Acid folic có vai trò gì và uống bây giờ có kịp không?
Acid folic giúp giảm đáng kể nguy cơ dị tật ống thần kinh nếu được bổ sung trước khi mang thai và trong ba tháng đầu.
Tuy nhiên, ống thần kinh đã đóng từ rất sớm, vào khoảng ngày thứ 28 sau thụ thai. Khi thai đã 19–22 tuần và đang đánh giá dị tật, việc tăng liều acid folic không thể làm tổn thương đã hình thành tự hồi phục.
Điều này rất quan trọng để mẹ không tự trách mình. Dị tật ống thần kinh không phải 100 phần trăm do thiếu acid folic. Yếu tố di truyền và các yếu tố khác cũng có thể liên quan.
Nếu gia đình có tiền sử dị tật ống thần kinh, việc dự phòng bằng acid folic liều cao trước lần mang thai sau là bắt buộc theo hướng dẫn chuyên môn.
Một nguyên tắc giúp gia đình bình tĩnh
Trong nghi ngờ dị tật ống thần kinh, chữ nghi ngờ thường xuất hiện vì dữ kiện chưa đủ để kết luận, không phải vì đã thấy khuyết tật chắc chắn.
Có ba điểm hay làm gia đình hiểu lệch:
Nếu tuổi thai không được xác định đúng, dấu hiệu ở 12–13 tuần có thể bị đọc như dấu hiệu của 18–22 tuần. Khi đó mức độ nghi ngờ bị phóng đại.
Nếu mặt cắt cột sống chưa chuẩn, chỉ một đoạn cột sống mờ do tư thế thai hoặc góc tia lệch cũng có thể tạo cảm giác khuyết tật. Chẻ đôi đốt sống không thể kết luận từ một ảnh thiếu mặt cắt.
Nếu xét nghiệm không đúng mốc, đặc biệt AFP, kết quả có thể tăng giả hoặc bị diễn giải như chẩn đoán trong khi thực tế chỉ là sàng lọc.
Khi quay lại ba dữ kiện này, câu chuyện thường rõ ràng hơn. Gia đình biết phần nào đã xác định, phần nào còn cần theo dõi.
Khi nghi ngờ dị tật ống thần kinh, nên làm gì trong 24–48 giờ đầu?
Bước 1: Cầm tờ siêu âm và khoanh ba thông tin. Tuổi thai, kết luận chính và mốc hẹn khám lại.
Bước 2: Lưu toàn bộ dữ liệu. Chụp rõ các ảnh mặt cắt sọ não và cột sống. Nếu có video, tách riêng một thư mục và đặt tên theo ngày khám.
Bước 3: Tạm dừng đọc hội nhóm trong 48 giờ. Không ai trên mạng có ảnh gốc của bạn, và cũng không theo bạn qua các mốc thai kỳ.
Bước 4: Đặt lịch siêu âm lại trong 3–7 ngày. Mục tiêu là siêu âm lại có định hướng, đủ mặt cắt, chứ không chỉ để bớt lo.
Bước 5: Viết sẵn câu hỏi ngắn, đúng trọng tâm:
Mức độ nghi ngờ hiện ở mức nào.
Tổn thương nằm ở đoạn nào của cột sống.
Có phải chẻ đôi đốt sống thể hở không, hay là thể kín có da che phủ. Bằng chứng trên siêu âm là gì.
Có dấu hiệu gián tiếp ở sọ não không, con có bị não úng thủy không.
AFP có cần làm mốc nào.
Có cần chọc ối để kiểm tra di truyền đi kèm không.
Nếu là thể hở, vị trí mức tổn thương dự kiến ảnh hưởng vận động và các cơ quan khác ra sao.
Kế hoạch theo dõi từ nay đến lúc sinh và chuẩn bị sau sinh là gì.
Tại phòng khám Dr Tú y học bào thai, vai trò của buổi đánh giá lại là đọc toàn bộ hồ sơ trong bối cảnh tuổi thai, rà soát hệ thống sọ não và cột sống, và xây dựng lộ trình theo dõi cá thể hóa.
Tiên lượng của dị tật ống thần kinh phụ thuộc vào điều gì?
Tiên lượng phụ thuộc vào vị trí và tính chất tổn thương.
Nếu là chẻ đôi đốt sống thể hở, bác sĩ sẽ tập trung vào ba nhóm câu hỏi.
Tổn thương nằm ở đoạn nào của cột sống.
Có dấu hiệu kéo tụt hố sau và giãn não thất hay không.
Và dự kiến ảnh hưởng vận động, bàng quang–ruột ở mức nào.
Nếu tổn thương ở đoạn cao, nguy cơ ảnh hưởng vận động chi dưới thường lớn hơn. Nếu giãn não thất tiến triển, trẻ có thể cần đánh giá và can thiệp dẫn lưu dịch não tủy sau sinh. Nếu có bất thường kèm theo, cần mở rộng đánh giá di truyền và lập kế hoạch theo dõi sát hơn.
Vì vậy, mục tiêu của theo dõi trước sinh là xác định đúng thể tổn thương, mức tổn thương và tình trạng não thất theo thời gian. Mục tiêu sau sinh là phối hợp ngoại thần kinh, phục hồi chức năng và tiết niệu nhi để đánh giá chức năng thực tế và xây dựng kế hoạch chăm sóc dài hạn.
Kết luận để mẹ bầu có đường đi rõ, thay vì chỉ có nỗi sợ

Điều quan trọng nhất là không bỏ lỡ mốc đánh giá. Dị tật ống thần kinh là nhóm bệnh cần được phân tích dựa trên hình ảnh và thời điểm, không dựa trên suy đoán.
Khi gia đình hiểu đúng bản chất dị tật ống thần kinh, hiểu vai trò thật sự của siêu âm, AFP và acid folic, quyết định tiếp theo sẽ dựa trên dữ kiện chứ không dựa trên nỗi sợ.
Với hơn 20 năm kinh nghiệm lâm sàng của Ths. Bs Nguyễn Ngọc Tú, điều quan trọng nhất trong những tình huống nghi ngờ như vậy là đưa gia đình về đúng dữ kiện, đúng mốc thai kỳ, và đúng bước tiếp theo. Điều này giúp quyết định dựa trên y khoa, thay vì dựa trên nỗi sợ.
Các mẹ tìm hiểu thêm tại đây
Ấn vào link để nhận bản thảo quyển sách “Thai kỳ khoẻ mạnh” dài hơn 200 trang do bác sỹ Tú biên soạn ngay các mẹ nhé