Khi mẹ bầu hỏi hội chứng DiGeorge có di truyền không
Chị M. đến phòng khám Dr Tú y học bào thai lúc thai 22 tuần 3 ngày. Trên tay chị có phiếu siêu âm hình thái, kết quả nghi ngờ hội chứng DiGeorge . Dòng khiến chị hoảng nhất là nghi bất thường tim đường ra kèm nhận xét tuyến ức nhỏ. Chị hỏi ngay: hội chứng DiGeorge có di truyền không, và lần sau mang thai có lặp lại không.
Điều làm chị bế tắc là mỗi nơi nói một kiểu. Có người nói phần lớn là ngẫu nhiên. Có người lại nói có thể truyền cho con lần sau.
Bước đầu tại phòng khám là nhận đủ hồ sơ cũ. Bác sĩ tiến hành siêu âm, làm các xét nghiệm chẩn đoán sau đó đặt kết luận vào đúng tuổi thai. Cuối cùng mới nói về nguy cơ di truyền theo cách có thể kiểm chứng.
Hội chứng 22q11.2 liên quan gì đến DiGeorge và vì sao biểu hiện rất khác nhau
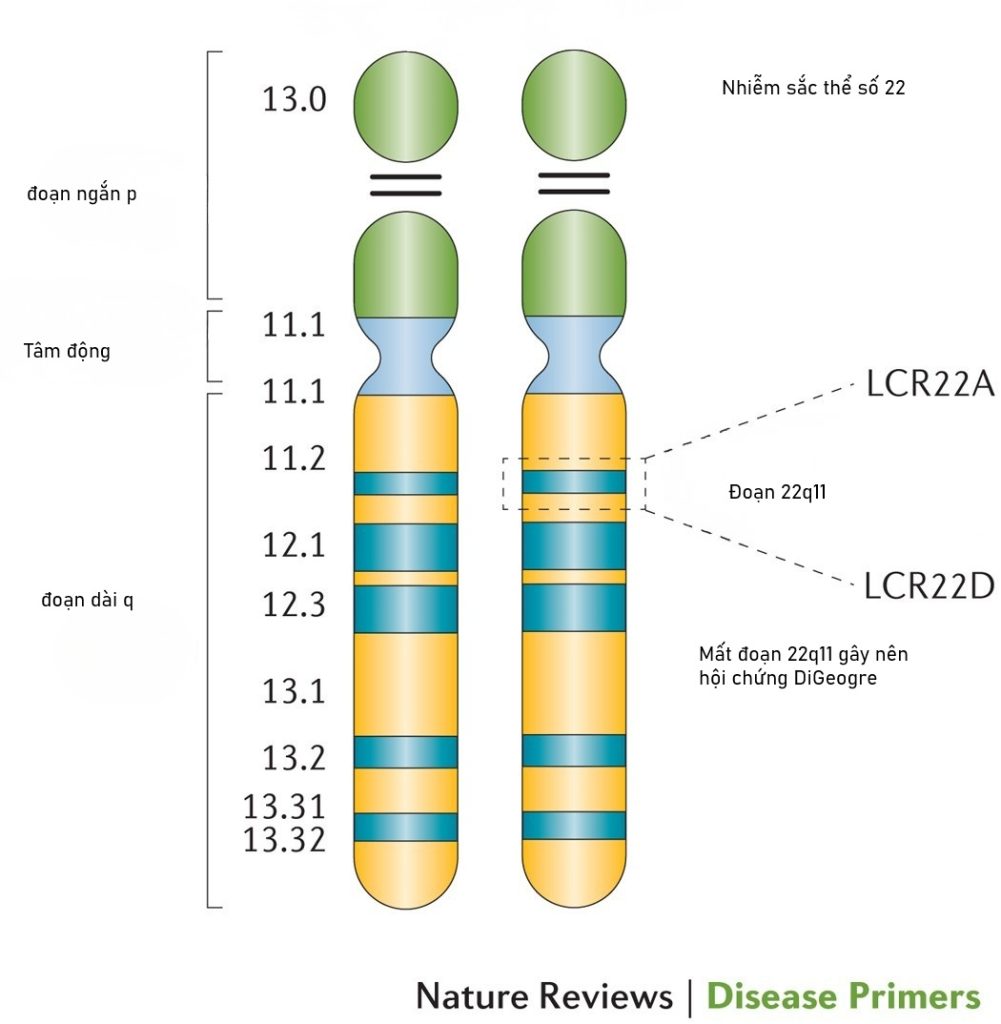
Hội chứng DiGeorge thường nằm trong phổ mất đoạn 22q11.2. Nhiều tài liệu gọi chung là hội chứng mất đoạn 22q11.2. Đây là một rối loạn do thiếu một đoạn nhỏ trên nhiễm sắc thể 22. Mức độ biểu hiện có thể rất rộng.
Nhóm vấn đề hay gặp gồm tim bẩm sinh nhóm đường ra, thay đổi miễn dịch do tuyến ức, và hạ canxi. Nhưng không phải trẻ nào cũng có đủ các nhóm này. Có trẻ tim nặng nhưng canxi bình thường. Có trẻ ít vấn đề tim nhưng lại hạ canxi rõ sau sinh.
Một nguồn dành cho gia đình ghi nhận dị tật tim bẩm sinh gặp ở khoảng 74% người bị ảnh hưởng. Họ cũng ghi nhận vấn đề miễn dịch khoảng 75% do tuyến ức. Các con số này giúp bạn hiểu vì sao bác sĩ hay nhắc đến tim và tuyến ức.
Điểm cần nhắc rõ là đa số trường hợp phát sinh ngẫu nhiên khi tạo phôi. Điều này không phải do mẹ làm sai. Việc đúng là tập trung vào dữ liệu và kế hoạch.
Kết quả sàng lọc bất thường nghĩa là gì, và nghi ngờ trên siêu âm có chắc chắn không
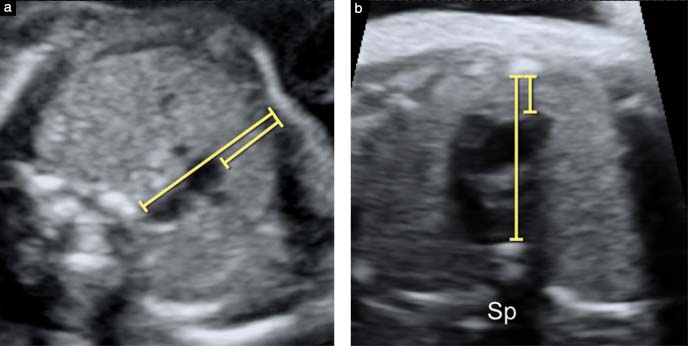
Sàng lọc bất thường nghĩa là nguy cơ cao hơn mức chung. Nó giúp quyết định có cần kiểm tra sâu hơn không. Nó không phải là chẩn đoán xác định.
Siêu âm nghi ngờ cũng chưa phải kết luận chắc chắn. Siêu âm phụ thuộc tư thế thai, mặt cắt, và chất lượng hình ảnh. Một cấu trúc có thể trông nhỏ do lệch mặt cắt. Tuyến ức là ví dụ điển hình.
Vì vậy, câu hỏi đúng không phải là chắc hay không chắc ngay. Câu hỏi đúng là cần bước xác nhận nào. Thường gồm tim thai chuyên sâu và xét nghiệm di truyền khi có chỉ định.
Ba sai lầm nhận thức làm mẹ bầu hoảng và đi sai bước
Sai lầm thứ nhất là coi một dòng nghi ngờ như kết luận cuối. Điều này làm bạn né tránh. Nhưng né tránh làm mất thời gian.
Sai lầm thứ hai là tự so chỉ số trên hội nhóm. Mỗi ca khác tuổi thai và khác hình ảnh. So sánh như vậy dễ làm lệch câu hỏi.
Sai lầm thứ ba là chỉ bám vào một dấu hiệu, như tuyến ức nhỏ. Nhưng 22q11.2 là một phổ. Cần nhìn cả tim, cung động mạch chủ, và các dấu hiệu kèm theo.
Hệ quả thực tế của trì hoãn là lỡ cửa sổ khảo sát và xét nghiệm phù hợp. Khi có tim bẩm sinh, gia đình cũng cần thời gian để chuẩn bị nơi sinh. Chuẩn bị sớm giúp giảm rủi ro, không phải để gây sợ.
Nguyên tắc: Chỉ trả lời câu di truyền sau khi biết con có mất đoạn và bố mẹ đã làm nhiễm sắc thể đồ
Để trả lời hội chứng DiGeorge có di truyền không, cần đi theo đúng thứ tự. Thứ nhất, thai có thật sự có mất đoạn 22q11.2 không. Thứ hai, bố hoặc mẹ có mang mất đoạn đó không. Khi đủ hai dữ kiện này, nguy cơ tái diễn mới rõ.
Lý do là phần lớn ca là mới phát sinh. Các nghiên cứu đã nêu rằng với mất đoạn 22q11 điển hình 3.0 Mb, hơn 90% là mắc mới. Khoảng 10% là do thừa hưởng từ bố hoặc mẹ.
Vì sao vẫn cần xét nghiệm bố mẹ dù nhìn ngoài bình thường. Vì có người mang mất đoạn nhưng biểu hiện nhẹ. Khuyến cáo thực hành nhấn mạnh nên làm xét nghiệm bố mẹ để tư vấn nguy cơ đúng.
Trong 24 giờ đầu cần làm gì để biết hội chứng DiGeorge có di truyền không
Bước 1 trong 2 giờ: dừng đọc hội nhóm về chẩn đoán. Bạn đang thiếu dữ liệu. Thông tin rời rạc sẽ làm bạn hoảng hơn.
Bước 2 trong 6 giờ: chụp ảnh rõ từng trang kết quả. Lưu thành một thư mục riêng. Đặt tên theo ngày và tuổi thai.
Bước 3 trong 24 giờ: khoanh 3 dòng trên phiếu siêu âm. Là tuổi thai, kết luận tim, và nhận xét tuyến ức. Đây là ba dữ kiện hay quyết định hướng khảo sát lại.
Bước 4 trong 24 giờ: gọi nơi siêu âm trước xin ảnh hoặc clip nếu có. Nếu không có, ghi lại ngày làm và loại gói khám. Dữ liệu hình ảnh giúp đọc lại chính xác hơn.
Khi nào cần khám lại và vì sao không nên trì hoãn
Nếu nghi tim bẩm sinh nhóm đường ra, nên hẹn tim thai chuyên sâu sớm. Thường trong vài ngày đến 1 tuần, tùy tuổi thai. Mục tiêu là phân loại tim và đánh giá mức độ.
Nếu nghi tuyến ức nhỏ, nên kiểm tra lại ở mặt cắt chuẩn. Điều này giúp phân biệt nghi thật và nghi do kỹ thuật. Khám lại sớm giúp bạn có kế hoạch theo mốc thai kỳ. Nó cũng giúp quyết định có cần xét nghiệm chẩn đoán không.
Cần mang giấy tờ gì khi đi khám lại để bác sĩ đọc đúng bối cảnh
Bạn nên mang: phiếu siêu âm hình thái gần nhất. Mang kết quả sàng lọc đã làm, như NIPT hoặc xét nghiệm quý 1. Mang sổ khám thai và xét nghiệm quan trọng gần đây. Nếu có giấy hẹn tim thai, mang theo.
Bạn nên mang cả ảnh hoặc clip nếu có. Nếu chỉ có ảnh chụp màn hình, vẫn hữu ích. Việc này giúp tránh kể lại bằng trí nhớ.
Tại phòng khám Dr Tú y học bào thai, vai trò thực tế là nhận hồ sơ cũ, đọc lại theo tuổi thai, rà mặt cắt và hình ảnh. Bác sĩ giải thích mức độ nghi ngờ và phân biệt sàng lọc với chẩn đoán. Sau đó mới chốt bước tiếp theo theo mốc thời gian.
Nên hỏi bác sĩ những câu nào để ra được kế hoạch
Bạn có thể viết sẵn 8 câu. Mỗi câu một dòng.
- Dấu hiệu gợi ý 22q11.2 của tôi là gì, và chắc đến đâu.
- Tim đang nghi nhóm nào, có cần tim thai chuyên sâu ngay không.
- Tuyến ức được đánh giá ở mặt cắt nào, có thể sai do kỹ thuật không.
- Có cần khảo sát cung động mạch chủ và vòng mạch không.
- Nếu cần chẩn đoán, xét nghiệm nào phù hợp để xác định mất đoạn 22q11.2.
- Nếu xác định ở thai, có nên xét nghiệm bố mẹ để biết di truyền không.
- Nếu một bố hoặc mẹ mang mất đoạn, nguy cơ cho lần mang thai sau là bao nhiêu.
- Nếu bố mẹ âm tính, nguy cơ tái diễn có còn không, và vì sao.
Câu 6 đến câu 8 là phần trả lời đúng trọng tâm di truyền.
Hội chứng 22q11.2 di truyền theo kiểu nào, và con số cần nhớ là gì
Về cơ chế, đây là rối loạn di truyền kiểu trội. Nếu một người mang mất đoạn, mỗi lần mang thai có 50% khả năng truyền cho con.
Với mất đoạn điển hình, phần lớn là mới phát sinh. Tỷ lệ mắc mới được nêu là hơn 90%. Tỷ lệ do thừa hưởng từ bố hoặc mẹ khoảng 10%.
Nếu bố mẹ xét nghiệm âm tính, nguy cơ tái diễn thường thấp. Nhưng không phải bằng 0. Có thể do khảm tế bào sinh dục ở bố hoặc mẹ. Orphanet nêu nguy cơ tái diễn ở anh chị em của ca mắc mới khoảng 2–3%.
Vì vậy, câu trả lời thực tế cho hội chứng DiGeorge có di truyền không là: đa số không do bố mẹ mang, nhưng vẫn cần xét nghiệm bố mẹ để kết luận.
Kết luận và định vị cách tiếp cận tại phòng khám Dr Tú y học bào thai
Câu hỏi hội chứng Digeorge có di truyền không chỉ có một cách trả lời đúng. Đó là đi theo thứ tự: xác định thai có mất đoạn hay không, rồi xét nghiệm bố mẹ. Khi đủ dữ kiện, nguy cơ cho lần mang thai sau sẽ rõ.
Trong thực hành theo dõi thai kỳ nguy cơ cao nhiều năm, điều giúp gia đình bớt hoảng là kế hoạch theo mốc thời gian. Bạn không cần tự kết luận, cũng không cần tự trách. Bạn chỉ cần khám lại đúng thời điểm, mang đủ hồ sơ, và hỏi đúng câu hỏi. Phòng khám Dr Tú y học bào thai phù hợp ở giai đoạn cần đọc lại hồ sơ, chuẩn hóa mức độ nghi ngờ, và chốt bước tiếp theo một cách có hệ thống.
Bài viết này được chia sẻ dựa trên trải nghiệm và hơn 20 năm trực tiếp can thiệp bào thai của Ths. Bs Nguyễn Ngọc Tú.
Tìm hiểu thêm tại đây.
Ấn vào link để nhận bản thảo quyển sách “Thai kỳ khoẻ mạnh” dài hơn 200 trang do bác sỹ Tú biên soạn ngay các mẹ nhé